- Accueil ›
- Nouvelles missions ›
- Entretiens et bilans ›
- LE bilan partagé de médication de Monsieur Rolland
LE bilan partagé de médication de Monsieur Rolland
PROPOSER UN BILAN DE MÉDICATION
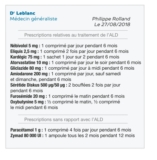
Philippe Rolland a 81 ans. Il est traité depuis plusieurs années par nébivolol 5 mg, Eliquis 2,5 mg, Kardégic 75 mg, atorvastatine 10 mg, gliclazide 80 mg, amiodarone 200 mg, furosémide 20 mg et oxybutynine 5 mg dans le cadre d’une affection de longue durée. Sérétide (fluticasone-salmétérol) a été introduit il y a deux mois. Monsieur Rolland est un homme fatigué, peu socialble, qui ne s’intéresse pas beaucoup à sa santé. C’est donc son épouse, Armelle, âgée de 75 ans, qui vient régulièrement à la pharmacie et gère la prise de ses médicaments ainsi que ses rendez-vous médicaux. Monsieur Rolland est éligible au bilan de médication en raison de son âge (≥ 75 ans) et de son traitement chronique, qui comporte 10 spécialités soit 11 principes actifs délivrés depuis plusieurs mois et pour une durée d’au moins six mois.
– Son médecin traitant est le Dr Leblanc. Il renouvelle les prescriptions des médecins spécialistes que consulte M. Rolland et gère le suivi du patient. Vous savez d’ailleurs que M. Rolland n’a pas vu son endocrinologue depuis plusieurs années. Vous avez rencontré le Dr Leblanc brièvement en juin dernier pour lui indiquer que vous prévoyiez de mettre en place des bilans partagés de médication. Il a reçu cette information avec intérêt.
– Madame Rolland est une personne agréable. Vous la connaissez bien, car elle vient tous les mois renouveler l’ordonnance de son mari. Vous lui parlez du bilan de médication pour son époux, et lui en présentez les grandes lignes. Elle est d’accord, mais il reste à convaincre M. Rolland. Vous lui remettez le document d’information élaboré par l’Assurance maladie* et lui indiquez que son mari peut vous appeler pour plus d’informations.
– Deux semaines plus tard, M. Rolland vous contacte « pour faire plaisir à sa femme ». Vous lui expliquez que les entretiens ont pour objectif de limiter la survenue d’effets indésirables et le risque de rechute ou de décompensation, qui nécessiteraient une hospitalisation. Ils permettraient également à Mme Rolland d’être plus sereine et à lui-même d’être un peu plus autonome au cas où sa femme ne pourrait plus être aussi présente. L’argumentation semble le convaincre, et il accepte de fixer un premier rendez-vous la semaine suivante.
– Vous demandez au patient d’apporter ses ordonnances en cours (médecin traitant et spécialistes), ses boîtes de médicaments entamées ou non, les médicaments ou produits de santé achetés ou pris occasionnellement ces derniers mois, ses dernières analyses biologiques, les comptes rendus d’hospitalisation récents, son carnet de vaccination, s’il en possède un, et sa carte Vitale.
– Vous finalisez l’inscription du patient sur le site ameli.fr/pharmacien, et imprimez un exemplaire du bulletin d’adhésion que vous remettrez à M. Rolland. Vous conservez un exemplaire électronique de l’accord.
– Vous imprimez le dossier pharmaceutique (DP) du patient avec son accord, de façon à préparer l’entretien. Lorsque le dossier médical partagé (DMP) sera totalement effectif, il sera possible d’accéder aux pathologies dont souffre le patient et aux comptes rendus d’examens.
L’ENTRETIEN DE RECUEIL D’INFORMATIONSLe but de l’entretien de recueil d’informations est de mieux comprendre les particularités du patient, ses habitudes de vie, son environnement. Le jour de l’entretien, vous disposez des quatre fiches de recueil d’informations fournies par l’Assurance maladie que vous remplirez à partir des réponses ou du discours spontané du patient. Les réponses permettent de vérifier que :
– les conseils de prise des traitements peuvent être appliqués,
– le traitement est adapté à l’état physiologique du patient.
Il peut être judicieux de synthétiser, à la suite de chacune des fiches, les actions à envisager, de façon à faire le point lors de l’étape suivante d’analyse des traitements.LA PREMIÈRE FICHE EST REMPLIE À PARTIR DES RÉPONSES DU PATIENT ET DES DOCUMENTS MÉDICAUX DISPONIBLES.
RECUEIL DES TRAITEMENTSIl est nécessaire de recueillir l’ensemble des médicaments pris, prescrits ou non, car le bilan partagé de médication doit être exhaustif pour être pertinent. Cette fiche peut être enrichie d’un historique médicamenteux afin de prendre en compte les traitements qui n’ont pas été efficaces par le passé (ou responsables d’événements indésirables…).
La fiche peut être complétée par les antécédents médicaux du patient, ses pathologies, ses examens biologiques, en collectant les données soit d’après les renseignements donnés par le médecin, soit au niveau du dossier médical partagé lorsque celui-ci sera totalement déployé, soit à partir des documents et des connaissances du patient.
LA POSITION DU PATIENT VIS-À-VIS DE SON TRAITEMENTIl s’agit d’évaluer la compréhension du patient vis-à-vis de son traitement, ce qu’il prend effectivement (en supplément ou en soustraction de ses prescriptions) et pourquoi (ressenti d’effets indésirables, non perception de la nécessité du traitement…).
Le questionnaire d’adhésion médicamenteuse complète la fiche précédente. Il permet d’identifier des failles dans l’organisation (ruptures de traitement car oubli de renouvellement d’ordonnance, oubli de prise car absence de rappels programmés…), de mesurer la capacité à gérer correctement les oublis, etc.
Les réponses de M. Rolland totalisent 3 points.
BESOINS FONDAMENTAUX DU PATIENTLes quatre fiches de recueil précédentes apportent de nombreux éléments sur le traitement et le patient, mais il est intéressant de s’interroger sur quelques points qui définissent l’autonomie du patient sur les plans physiques, psychologiques et sociaux.
Les points proposés sont issus du concept des 14 besoins fondamentaux identifiés par l’infirmière américaine Virginia Henderson.
Pour compléter le bilan de médication, 8 d’entre eux peuvent être explorés : besoin de respirer, de boire et de manger, d’éliminer, de se mouvoir et de maintenir une bonne posture, de dormir et de se reposer, de se vêtir et de se dévêtir, de communiquer, de se divertir.
Se poser les 8 questions ci-contre permet d’envisager des pistes d’actions à la frontière entre le médical et le social, mais qui peuvent s’avérer indispensables pour la bonne prise en charge globale du patient.
ANALYSE DES TRAITEMENTS
Deuxième étape du bilan partagé de médication, l’analyse pharmaceutique s’effectue en l’absence du patient, à partir des informations recensées pendant l’entretien de recueil. Philippe Rolland souffre donc de pathologies chroniques : – arythmie par fibrillation auriculaire non valvulaire et insuffisance cardiaque chronique, – diabète de type 2, – bronchopneumopathie chronique obstructive (BPCO), – incontinence urinaire, – arthrose. Le patient prend par ailleurs Zymad 80 000 UI.
Une première synthèse des points de vigilance relevés lors de l’entretien de recueil d’informations doit être réalisée. Les éléments peuvent être classés en trois étapes :A VOIR AVEC LE PATIENT
Proposer d’augmenter les apports au petit-déjeuner. Réfléchir à quelques activités permettant d’augmenter l’activité physique du patient et ses liens sociaux.
S’assurer que le patient surveille régulièrement son poids (surveillance des insuffisances cardiaque et rénale).
Conseiller l’utilisation d’un pilulier.
Revoir avec le patient la bonne utilisation du Diskus.
Evaluer le risque de chute dans l’habitation et à l’extérieur (chaussage, habillement…).A VOIR AVEC LE MÉDECIN
Prise en charge de l’arthrose : augmentation de la douleur et limitation de la mobilité.
Prise en charge du diabète : s’interroger sur la valeur cible de l’HbA1c pour ce patient âgé et fragile afin d’éviter la survenue d’hypoglycémies.PublicitéA ÉTUDIER LORS DE L’ANALYSE
Vérifier que la posologie des médicaments est compatible avec la fonction rénale du patient (insuffisant rénal modéré).
Rester attentif au risque d’hypokaliémie.
Vérifier si la somnolence et les étourdissements peuvent avoir une origine iatrogène.
Alerter sur les risques de l’automédication.
ANALYSE PHARMACOLOGIQUEL’analyse pharmacologique de l’ensemble des traitements a pour but de réduire le risque iatrogène. En fonction de la complexité du cas, elle nécessite une démarche plus ou moins poussée.
A partir de la liste des médicaments du patient classés par pathologie, les questions suivantes peuvent se poser : – La prescription est-elle cohérente ? – Le médicament est-il adapté à l’âge du patient ?
– La posologie est-elle adaptée ? – Le médicament est-il bien toléré ? – Une surveillance est-elle nécessaire ?
– Le médicament est-il bien pris par le patient ?TRAITEMENT DES PATHOLOGIES CARDIAQUES
LA PRESCRIPTION EST-ELLE COHÉRENTE ?
La prise en charge de l’insuffisance cardiaque à fraction d’éjection préservée repose avant tout sur le traitement des facteurs déclenchants (poussées hypertensives, fibrillation atriale, ischémie…):
– Bêtabloquant (nébivolol) : il réduit la fréquence cardiaque et la consommation en oxygène du cœur. Le nébivolol a une action vasodilatatrice.
– Anticoagulant oral direct : l’apixaban a démontré son intérêt dans la prévention de l’AVC et de l’embolie systémique chez un patient atteint de fibrillation atriale à haut risque.
– Antiagrégant plaquettaire (aspirine) : il a été prescrit en prévention des complications cardiovasculaires suite à l’accident vasculaire cérébral du patient. Son association au long cours à un anticoagulant n’est, en général, pas recommandée.
– Statine (atorvastatine) : elle est utilisée en prévention secondaire pour diminuer la morbimortalité.
– Antiarythmique (amiodarone) : son utilisation est justifiée en cas de fibrillation atriale chez un patient insuffisant cardiaque.
– Diurétique de l’anse (furosémide) : il agit en limitant la rétention hydrosodée, fréquente en cas d’insuffisances cardiaque et rénale.LE TRAITEMENT EST-IL ADAPTÉ À UN PATIENT ÂGÉ ?
Seuls quatre bêtabloquants ont une indication dans l’insuffisance cardiaque : carvédilol, métoprolol, bisoprolol et nébivolol. Le nébivolol est le seul bêtabloquant étudié chez le sujet âgé. Il a une action cardiosélective. Le site Stopp-start (stoppstart.free.fr), qui liste les médicaments à arrêter ou à démarrer chez le patient âgé, rappelle que le traitement doit être être réévalué en cas de bradycardie (moins de 50 battements/min).
L’association d’un antiagrégant plaquettaire à un anticoagulant expose à un risque hémorragique accru.LES POSOLOGIES SONT-ELLES ADAPTÉES ?
La posologie usuelle du nébivolol est de 5 mg par jour. Elle est réduite à 2,5 mg par jour chez les patients de plus de 65 ans.
La dose d’apixaban a bien été adaptée à l’insuffisance rénale modérée et à l’âge du patient.
La posologie prescrite d’amiodarone prévoit une fenêtre thérapeutique de 2 jours par semaine. Bien que non envisagée dans le RCP, elle est parfois instaurée par certains médecins pour en limiter les effets indésirables dose-dépendants (sans intérêt démontré).LE TRAITEMENT EST-IL BIEN TOLÉRÉ ?
La mesure de la pression artérielle à l’officine réalisée lors du premier entretien indiquait une tension normale à 136/82 mmHg et un pouls à 66 battements par minute.
Le nébivolol peut être à l’origine d’hypotension orthostatique qui pourrait être en lien avec les étourdissements dont se plaint M. Rolland. Encourager le patient à se lever en deux temps, à ne pas trop chauffer son logement et à ne pas rester debout trop longtemps. Le nébivolol peut induire des dyspnées. Le nébivolol et l’amiodarone peuvent aussi causer des cauchemars qui pourraient expliquer les réveils précoces de M. Rolland.
L’amiodarone peut très fréquemment induire une photosensibilisation à considérer si M. Rolland devait sortir plus souvent. Elle peut aussi provoquer des troubles visuels imposant un examen ophtalmique.
Le patient ne se plaint pas de douleurs musculaires. Le cas échéant, le patient devra les signaler à son médecin, celles-ci pouvant être liées à la statine.UNE SURVEILLANCE EST-ELLE NÉCESSAIRE ?
M. Rolland bénéficie d’une surveillance régulière de la fonction rénale et hépatique, de la natrémie, de la kaliémie, d’un dosage de la TSH (en raison de la présence d’iode dans la molécule d’amiodarone) ainsi que d’une surveillance clinique tous les 6 mois chez son médecin généraliste. Une déplétion potassique liée au furosémide pourrait majorer le risque de survenue de torsades de pointes, d’autant que le patient est sous bêtabloquant et amiodarone.
Une surveillance étroite à la recherche de signes hémorragiques est nécessaire. M. Rolland doit connaître les signes d’alerte d’un saignement interne (fatigue et essoufflement inhabituels, pâleur, céphalées ne cédant pas aux traitements habituels, malaise inexpliqué…). Un carnet d’information et de suivi doit lui être remis*. La réalisation d’entretiens pharmaceutiques sur le suivi du traitement anticoagulant pourra être proposée, en plus du bilan partagé de médication.
Inciter le patient à contrôler régulièrement son poids. Une prise rapide de plus de 2 kg signale une aggravation de l’insuffisance cardiaque (d’autres signes doivent alerter : œdèmes des chevilles, essoufflement accru à la marche, position allongée inconfortable). Sous diurétique, dans un contexte de forte chaleur ou de diarrhées, une perte de poids doit faire évoquer une déshydratation.LE MÉDICAMENT EST-IL BIEN PRIS PAR LE PATIENT ?
Le patient semble plutôt observant pour ces traitements, grâce à l’intervention de sa femme. Un pilulier pourra être proposé pour simplifier la tâche de Mme Rolland. Si les sachets de Kardégic ne peuvent être placés dans les cases du pilulier, proposer, avec l’accord du médecin, de les prendre uniquement les jours pairs pour éviter toute confusion.
TRAITEMENT DU DIABÈTE
LA PRESCRIPTION EST-ELLE COHÉRENTE ?
Le gliclazide est un sulfamide hypoglycémiant. Cette classe thérapeutique n’est pas recommandée en première intention. La prescription de metformine chez M. Rolland, qui souffre d’une insuffisance rénale modérée, est atteint de BPCO (maladie associé à une hypoxie) et est traité par diurétique (pouvant réduire la fonction rénale), présente un risque de survenue d’acidose lactique justifiant la préférence pour un sulfamide plutôt que pour la metformine.
LE TRAITEMENT EST-IL ADAPTÉ À UN PATIENT ÂGÉ ?
Le guide Prescriptions médicamenteuses adaptées aux personnes âgées, alias guide Papa (voir ci-contre), indique que le gliclazide est le sulfamide à privilégier.
La prescription de comprimés de gliclazide à libération immédiate limite le risque d’hypoglycémie par rapport aux formes à libération prolongée.LES POSOLOGIES SONT-ELLES ADAPTÉES ?
La posologie est conforme au RCP.
LE TRAITEMENT EST-IL BIEN TOLÉRÉ ?
M. Rolland et sa femme doivent savoir reconnaître les premiers signes d’hypoglycémie, souvent atypiques chez le sujet âgé. L’hypoglycémie peut principalement se manifester par des troubles de l’humeur, une agressivité inhabituelle, une asthénie ou une dégradation psychomotrice.
Le risque est augmenté chez ce patient, car il est sous bêtabloquant, qui masque les symptômes cardiologiques de l’hypoglycémie (palpitations, tachycardie).UNE SURVEILLANCE EST-ELLE NÉCESSAIRE ?
L’hémoglobine glyquée (HbA1c), reflet de l’équilibre glycémique, est dosée tous les 6 mois chez M. Rolland. L’HbA1c de M. Rolland est de 7,2 %. Chez un patient âgé robuste, l’objectif doit être inférieur ou égal à 7 %. Il doit être revu à la hausse chez des patients fragiles.
La pertinence d’un suivi glycémique par automesure pourrait être discutée avec le médecin traitant. M. Rolland n’ayant pas vu son endocrinologue depuis plusieurs années, une consultation spécialisée serait utile pour faire le point.LE MÉDICAMENT EST-IL BIEN PRIS PAR LE PATIENT ?
M. Rolland se déclare observant. Il faut lui rappeler que le gliclazide ne doit pas être pris si le repas est sauté.
TRAITEMENT DE L’INCONTINENCE URINAIRE
LA PRESCRIPTION EST-ELLE COHÉRENTE ?
L’oxybutynine est un anticholinergique utilisé en cas d’incontinence urinaire. Le bénéfice des anticholinergiques dans cette pathologie est modéré mais seuls les anticholinergiques urinaires ont une AMM dans l’incontinence urinaire masculine. Le traitement est-il adapté à un patient âgé ?
L’oxybutynine est une molécule ancienne qui passe la barrière hémato-encéphalique exposant le sujet âgé à des troubles cognitifs ou de confusion mentale. Le guide Papa recommande de privilégier les anticholinergiques traversant faiblement (solifénacine, toltérodine) ou pas du tout (trospium, fésotérodine) la barrière hémato-encéphalique.LES POSOLOGIES SONT-ELLES ADAPTÉES ?
La posologie à demi-dose est adaptée à l’âge du patient.
LE TRAITEMENT EST-IL BIEN TOLÉRÉ ?
Le patient ne se plaint pas des effets indésirables classiques des anticholinergiques (constipation, sécheresse buccale ou oculaire…), hormis une légère somnolence. Elle pourrait être atténuée en décalant la prise de l’oxybutynine du midi au soir.
UNE SURVEILLANCE EST-ELLE NÉCESSAIRE ?
Il convient de rester vigilant quant à la survenue d’effets indésirables gênants ou potentiellement graves, notamment une rétention urinaire liée à un adénome de la prostate, fréquent chez les hommes après 50 ans.
TRAITEMENT DE LA BPCO
LA PRESCRIPTION EST-ELLE COHÉRENTE ?
A la suite d’exacerbations répétées, le pneumologue a introduit un glucocorticoïde (fluticasone) au traitement en cours par ß2-mimétiques de longue durée d’action.
LE TRAITEMENT ET LES POSOLOGIES SONT-ILS ADAPTÉS À UN PATIENT ÂGÉ ?
La prescription est adaptée.
LE TRAITEMENT EST-IL BIEN TOLÉRÉ ?
Le patient ne se plaint pas d’effets indésirables. Il faut lui rappeler de bien se rincer la bouche après la prise pour éviter la survenue d’une candidose liée au corticoïde. Le médicament est-il bien pris par le patient ?
Chez les patients de plus de 80 ans, la technique d’inhalation est quatre fois plus souvent incorrecte que chez les patients de moins de 60 ans. M. Rolland utilisait auparavant Serevent en aérosol avec une chambre d’inhalation. Le dispositif de Sérétide 500 μg/50 μg est un Diskus, apparemment plus simple d’utilisation. M. Rolland exprime néanmoins une difficulté concernant l’armement. Une évaluation de son utilisation au cours du premier entretien a mis en évidence que M. Rolland ne fermait pas toujours le Diskus entre la prise du matin et celle du soir. Or, c’est lorsqu’on le ferme que le levier d’armement revient dans sa position initiale, prêt pour la prochaine dose. M. Rolland ne prend donc pas systématiquement toutes les doses à cause d’une erreur de manipulation.TRAITEMENT DE LA DOULEUR ARTHROSIQUE
LA PRESCRIPTION EST-ELLE COHÉRENTE ?
La paracétamol est le traitement de première intention.
LE TRAITEMENT EST-IL ADAPTÉ À UN PATIENT ÂGÉ ?
M. Rolland ne souffre pas d’insuffisance hépatite qui contre-indiquerait l’utilisation de paracétamol.
LES POSOLOGIES SONT-ELLES ADAPTÉES ?
La prescription correspond à la posologie maximale soit 4 g par jour. Cette dose journalière est envisageable compte tenu de la clairance du patient.
UNE SURVEILLANCE EST-ELLE NÉCESSAIRE ?
Les fonctions hépatique et rénale de M. Rolland sont régulièrement évaluées.
Le médicament est-il bien pris par le patient ?
Le patient considère qu’il est normal d’avoir des douleurs à son âge. Il prend 1 ou 2 comprimés de 1 g par jour depuis plusieurs mois, mais reste insuffisamment soulagé. Sa femme demande à ce qu’on lui délivre systématiquement le nombre de boîtes correspondant à la posologie maximale. Il faut rappeler à M. Rolland qu’il peut prendre jusqu’à 4 g par jour, sans dépasser 1 g par prise, avec un minimum de 4 heures entre chaque prise. Si la prise de paracétamol ne suffisait pas, une réévaluation par le médecin serait à envisager pour mettre en place d’autres thérapeutiques et aides. Il faut parallèlement encourager le couple à ne pas stocker inutilement de médicaments.PR É VENTION DU D É FICIT EN VITAMINE D
LA PRESCRIPTION DE CE TRAITEMENT EST-ELLE COHÉRENTE ?
La prescription de vitamine D tous les 2 mois est pertinente en prévention d’un déficit, fréquent chez les sujets âgés, surtout chez ceux ayant une exposition solaire quasi nulle. Chez les personnes âgées, un faible apport en vitamine D constitue un terrain favorable à une perte osseuse et à une faiblesse musculaire.
AUTOMÉDICATION
QUELS CONSEILS DONNER ?
Il est utile de rappeler au patient qu’il ne doit jamais prendre un médicament ou un complément alimentaire sans l’avis d’un professionnel de santé. Les substances particulièrement à risque dont la prise doit être proscrite sont :
– les AINS : risque de décompensation de l’insuffisance cardiaque, augmentation du risque hémorragique, notamment gastro-intestinal, survenue d’une insuffisance rénale aiguë par diminution de la filtration glomérulaire;
– les molécules à effet anticholinergique (antihistaminiques…) : addition des effets indésirables avec l’oxybutynine (sécheresse buccale, constipation, dysurie, confusion et troubles mnésiques…) ;
– les médicaments hypokaliémiants (laxatifs stimulants…) : faiblesse musculaire, arythmie et torsades de pointes ;
– les antitussifs et mucolytiques : contre-indiqués ou inutiles chez un patient atteint de BPCO ;
– les vasoconstricteurs (pseudoéphédrine…) : poussée hypertensive.EXISTE-T-IL UN RISQUE D’INTERACTIONS MÉDICAMENTEUSES ?
Le site internet Thériaque (theriaque.org) propose un simulateur d’interactions (analyse d’ordonnances). Renseigné avec les médicaments pris par M. Rolland, l’analyse montre plusieurs interactions :
– Kardégic et Eliquis : risque hémorragique majoré,
– Nébivolol et amiodarone : bradycardie excessive ou torsades de pointes,
– Amiodarone et furosémide : torsades de pointes,
– Furosémide et aspirine : insuffisance rénale aigüe,
– Nébivolol chez un patient traité pour un diabète de type 2 : symptômes cardiaques d’hypoglycémie masqués.
Aucune des interactions n’est contre-indiquée aux doses prescrites. En effet, la seule contre-indication concernerait l’apixaban et l’aspirine aux doses anti-inflammatoires, ou antalgiques/antipyrétiques en cas d’antécédent d’ulcère gastrique. M. Rolland est globalement bien suivi par ses médecins et réalise régulièrement des bilans cliniques et biologiques, réduisant ainsi les risques liés à ces interactions.
SYNTHÈSE DE L’ANALYSELa fiche d’analyse est conçue pour retranscrire l’intégralité des remarques issues de l’entretien avec le patient et de l’analyse des traitements. Elle permet d’établir une synthèse des actions à mener.
Cette fiche est à adresser au médecin traitant. Elle peut être envoyée par messagerie sécurisée et enregistrée dans le dossier médical partagé quand il sera totalement effectif.
Un contact téléphonique avec le médecin peut être envisagé si le contexte s’y prête.POINTS PRIORITAIRES À TRANSMETTRE AU MÉDECIN :
– Prise de Kardégic les jours pairs pour limiter le risque d’oubli.
– Proposition de prendre la deuxième dose d’oxybutynine le soir et non plus le midi pour diminuer la somnolence diurne ; pertinence de changer de molécule pour un anticholinergique présentant moins d’effets neuropsychiques (comme le chlorure de trospium, Céris).
– Réévaluation des douleurs arthrosiques et de leur prise en charge
– Suivi de la glycémie par automesure sur une petite période à discuter et réévaluation de l’objectif glycémique chez ce patient fragile.
ENTRETIEN DE SUIVI D’OBSERVANCETrois mois plus tard, M. Rolland est revu, avec sa femme, pour l’entretien de suivi d’observance. Il a entretemps reconsulté son médecin traitant.
OBSERVANCE
M. Rolland utilise un pilulier hebdomadaire, rempli chaque dimanche, pour la semaine à venir, par sa femme. Le patient a également programmé une alarme sur son téléphone portable.
La prise de Kardégic les jours pairs est satisfaisante.BON USAGE DU DISPOSITIF D’INHALATION
Le patient maîtrise bien toutes les étapes du mode d’emploi du Diskus.
DIABÈTE
Le patient et sa femme sont capables de citer les principaux signes d’une hypoglycémie et connaissent la conduite à tenir (prise de 3 morceaux ou sticks de sucre ou d’un verre de jus de fruits 100% pur jus). M. Rolland a rendez-vous avec son endocrinologue le mois prochain.
RISQUE HÉMORRAGIQUE
M. Rolland a compris que Kardégic et Eliquis exposent à un risque hémorragique. Il sait qu’il doit appeler sans délai son médecin en cas de saignement persistant.
DOULEURS ARTHROSIQUES
M. Rolland prend désormais 4 g de paracétamol par jour. Les douleurs sont atténuées, mais toujours présentes. Des séances de kinésithérapie sont en cours.
SOMNOLENCE
Le médecin a conservé la prise à midi de l’oxybutynine pour permettre un meilleur contrôle de l’activité vésicale au cours de la journée. La légère somnolence devrait être améliorée en augmentant le niveau de stimulation intellectuelle et l’activité physique de M. Rolland. Le médecin se donne encore quelques mois pour réévaluer la pertinence du traitement.
VIE SOCIALE
M. Rolland ne souhaite pas participer à des activités collectives. Son mode de vie lui convient.
QUESTIONNAIRE D’OBSERVANCE
Le questionnaire d’adhésion médicamenteuse est à nouveau rempli. Le nouveau score traduit une nette augmentation de l’observance (ancien score 3 sur 6).
ENTRETIEN-CONSEIL AVEC LE PATIENTL’entretien Conseils de M. Rolland a lieu à l’occasion de la délivrance du renouvellement de l’ordonnance, en présence de sa femme. C’est l’occasion de lui rappeler le but de la démarche, de l’informer des ajustements de traitement à revoir avec le médecin traitant et de lui proposer les actions recensées au cours du bilan. Un plan explicatif de prise des médicaments prescrits est remis au patient.
SENSIBILISER
Les signes d’hypoglycémie et d’hémorragie doivent être connus. Noter leur survenue et prévenir le médecin.
Il faut tâcher d’impliquer d’avantage M. Rolland dans la prise des ses médicaments. Pour l’y aider, un pilulier hebdomadaire avec système d’alerte est proposé.
Un mode d’emploi illustré du Diskus est remis.
Un contrôle régulier du poids (2 fois par semaine par exemple) est conseillé.
Une vigilance particulière doit être portée sur les signes de déshydratation dont la survenue impose une consultation médicale et une évaluation de la fonction rénale dans les meilleurs délais.
Rappeler l’importance d’une vaccination antigrippale annuelle.CONSEILLER
Une prise de Kardégic les jours pairs est mise en place.
Des moyens pour augmenter le niveau d’activité physique sont proposés, comme par exemple accompagner sa femme faire les courses.
La prise de paracétamol doit être augmentée jusqu’à 4 g par jour (dose prescrite) si les douleurs persistent. L’intervention d’un kinésithérapeute pourra être discutée avec le médecin.
Pour le confort, proposer des protections contre les fuites urinaires (coquilles, protections anatomiques).DÉCONSEILLER
L’automédication doit être proscrite chez M. Rolland.
AUTRES MESURES
Pour limiter le risque de chutes, il faut vérifier l’absence de zones dangereuses au domicile (tapis, fils électriques…) et sécuriser la salle de bain et les toilettes (barres d’appui, réhausseur de sanitaires, siège de douche…). La brochure du Cespharm Comment aménager sa maison pour éviter les chutes ? est remise (cespharm.fr).
La participation à des activités collectives de loisir permettrait à M. Rolland de créer des liens sociaux.
- Vaccination antigrippale en pharmacie : vacciner dès maintenant, oui ou non ?
- Prevenar 20 : un remboursement élargi à tous les plus de 65 ans
- Vaccination : comment gérer la douleur au point d’injection
- Prévention contre la méningite : quels vaccins et pour qui ?
- Combien d’injections de vaccin peut-on administrer le même jour ?
- Comptoir officinal : optimiser l’espace sans sacrifier la relation patient
- Reishi, shiitaké, maitaké : la poussée des champignons médicinaux
- Budget de la sécu 2026 : quelles mesures concernent les pharmaciens ?
- Cancers féminins : des voies de traitements prometteuses
- Vitamine A Blache 15 000 UI/g : un remplaçant pour Vitamine A Dulcis