- Accueil ›
- Conseils ›
- Maux du quotidien ›
- Nourrissons et enfants Nourrissons et enfants Nourrissons et enfants Nourrissons et enfants
Nourrissons et enfants Nourrissons et enfants Nourrissons et enfants Nourrissons et enfants
EFFETS INDÉSIRABLES
La maman de Mathis, 3 ans, 14 kg, arrive ennuyée : « Je suis venue il y a deux jours pour chercher ce médicament pour la laryngite de Mathis, mais depuis qu’il le prend, impossible de le coucher le soir, il est surexcité. » Cathy, l’étudiante en pharmacie, voit dans le dossier de Mathis une prescription, émanant des urgences pédiatriques, de bétaméthasone, 140 gouttes le matin pendant 5 jours.
ANALYSE DU CAS
La bétaméthasone est un glucocorticoïde utilisé dans le traitement des laryngites pour son action anti-inflammatoire à la posologie d’attaque de 10 gouttes/kg/jour chez l’enfant, sur une courte durée.
Parmi les effets indésirables rencontrés, des troubles mineurs de l’humeur tels qu’insomnie, excitation et euphorie sont fréquents (40 à 50 %) chez l’enfant comme chez l’adulte. Ces effets, dose-dépendants, peuvent apparaître dans les premiers jours de traitement et sont réversibles à la diminution ou l’arrêt de celui-ci.
La sécrétion de cortisol physiologique suit un rythme nycthéméral. Elle est maximale le matin vers 8 heures et permet les dépenses énergétiques de la journée. C’est pourquoi, il est recommandé de prendre les glucocorticoïdes le matin.CONDUITE À TENIR
Cathy confirme que la prise de bétaméthasone peut expliquer l’agitation de Mathis. Elle ajoute qu’il est important de poursuivre le traitement comme l’a prescrit le médecin aux urgences.
Cathy précise que ces troubles seront réversibles lors de l’arrêt du traitement. Elle conseille de mettre en place un rituel de coucher. Elle conseille par ailleurs d’humidifier l’air de la chambre.
À retenir
Insomnie et excitation sont fréquentes sous bétaméthasone, en particulier à forte dose, et ce même lors d’un traitement court. Elles régressent à l’arrêt de celui-ci.
MÉSUSAGES
Martin, 18 mois, 11 kg, a une otite moyenne aiguë avec fièvre et douleurs intenses. Le pédiatre a prescrit de l’amoxicilline sur 8 jours, ainsi que des antalgiques pendant 3 jours et selon la douleur : Doliprane 2,4 % sirop pédiatrique, 1 dose-poids toutes les 6 heures systématiquement et si la douleur persiste, Advilmed, 1 dose-poids toutes les 6 heures. La maman de Martin demande conseil : « Je suis un peu perdue avec les deux médicaments contre la douleur. Je donne quoi et quand ? »
CAS 4 MÉSUSAGES
Camille a amené sa fille Zoé chez le pédiatre pour la visite des 6 mois. Le médecin a renouvelé les gouttes de vitamine D mais n’a pas prescrit de fluor. Elle s’étonne : « Sa première dent va percer mais il n’a pas voulu ajouter de fluor. Il dit que c’est inutile, que l’eau que j’utilise pour les biberons suffit … Pourtant le fils de ma copine a du fluor, lui ! »
ANALYSE DU CAS
La prévention des caries passe par le brossage des dents. Jusqu’à 1 an, les dents sont à nettoyer avec une compresse imbibée d’eau le soir. Entre 1 et 2 ans, une brosse souple adaptée à l’âge peut être utilisée sans dentifrice. Entre 2 et 6 ans, un brossage matin et soir avec une noisette de dentifrice contenant moins de 500 ppm de fluor doit être réalisé. A partir de 6 ans, un dentifrice fluoré entre 1 000 et 1 500 ppm est recommandé.
Le fluor rend l’émail des dents plus résistant. Les dentifrices fluorés et l’alimentation (eau de boisson et sel fluoré) apportent une quantité suffisante de fluor.
La supplémentation en fluor par voie orale n’est plus recommandée avant l’âge de 6 mois. Au-delà, afin de limiter le risque de fluorose dentaire (surdosage en fluor ayant des conséquences principalement esthétiques), une supplémentation en fluor n’est indiquée que chez les enfants qui ont un risque élevé de carie (pathologie chronique, antécédents familiaux de caries, alimentation déséquilibrée, consommation excessive de boissons sucrées…) et après un bilan personnalisé des apports en fluor.CONDUITE À TENIR
Le pharmacien explique qu’en raison d’un risque de fluorose la supplémentation orale en fluor est réservée à certains enfants ayant un risque cariogène élevé.
Il l’invite à amener Zoé chez le dentiste entre 1 et 2 ans afin de débuter un suivi.
à retenir
Afin de limiter le risque de fluorose dentaire, la supplémentation orale en fluor doit être réservée aux enfants de plus de 6 mois ayant un risque carieux élevé et après un bilan fluoré.
MÉSUSAGES
Le pédiatre de Noé, 3 mois, lui a prescrit Gaviscon suspension buvable pour un reflux gastro-œsophagien, 2 ml à prendre après chacun des 5 repas. Sa mère revient deux jours plus tard et explique : « C’est très compliqué de lui donner ce médicament, à chaque fois, il m’en recrache une partie, que faire ? »
ANALYSE DU CAS
Gaviscon s’administre à l’aide d’une pipette doseuse graduée en millilitres. Chez le jeune nourrisson, il faut être prudent lors de l’administration en raison du risque de fausse route (le liquide passe dans les bronches) ou de malaise vagal (pipette enfoncée trop profondément dans la bouche). Pour limiter ces risques, le médicament est administré quand l’enfant est bien éveillé, installé en position semi-assise, la tête reposant sur le bras. Il faut introduire la pipette sur environ 1 cm dans la bouche en la plaçant à l’intérieur de la joue, puis, appuyer très lentement sur le piston. Gardez ensuite l’enfant quelques minutes en position semi-assise.
Lorsque l’utilisation de la pipette est trop difficile, il est possible de prélever le médicament à l’aide de la pipette et de le placer dans une tétine doseuse de médicament ou dans un biberon de 15-20 ml (à ne pas mélanger au lait mais à donner seul, après le repas).PublicitéCONDUITE À TENIR
La pharmacienne explique comment administrer Gaviscon à l’aide de la pipette et indique de ne pas en redonner à Noé s’il recrache une partie de la dose, mais d’attendre la prise suivante.
Pour faciliter l’administration, elle propose d’essayer une tétine à médicament.
À retenir
Pour bien administrer Gaviscon à un nourrisson à l’aide de la pipette doseuse, celui-ci doit être éveillé, en position semi-assise et la pipette introduite sur environ 1 cm dans la bouche contre l’intérieur de la joue.
CAS 6 MÉSUSAGES
Mme H., dont la famille est bien connue à la pharmacie, arrive à l’ouverture, très inquiète, avec sa fille, Sophia, 2 ans, 12 kg. Ce matin, au petit-déjeuner Sophia a avalé le sachet de Doliprane que sa mère avait préparé pour Axelle, sa grande sœur de 8 ans, qui s’est fait une entorse. « J’étais fatiguée après une partie de la nuit passée aux urgences pour la grande. J’ai ouvert le sachet pour Axelle et, le temps que je me retourne, Sophia avait tout bu ! » Elle montre à Anne, la pharmacienne, un sachet de Doliprane Liquiz 300 mg.
ANALYSE DU CAS
Doliprane Liquiz 300 mg contient du paracétamol sous forme de suspension buvable. Cette spécialité est réservée à l’enfant de 16 à 48 kg (soit environ de 4 à 15 ans).
Chez l’enfant, la dose quotidienne de paracétamol recommandée est de 60 mg/kg/j répartie en 4 à 6 prises, soit 15 mg/kg toutes les 6 heures ou 10 mg/kg toutes les 4 heures. Chez l’enfant de moins de 40 kg, la dose maximale de paracétamol recommandée ne doit pas dépasser 80 mg/kg/j.
La dose adaptée à Sophia, 12 kg, est de 180 mg toutes les 6 heures ou de 120 mg toutes les 4 heures. Elle a donc reçu environ deux fois la dose recommandée par prise pour son âge.
Un surdosage en paracétamol conduit à une saturation des deux voies métaboliques principales de la molécule au niveau du foie, la glucuronoconjugaison et la sulfoconjugaison. Le métabolisme est alors dévié vers la formation, via le cytochrome P450, d’un composé toxique (le NAPQI). En excès, ce composé entraîne une nécrose des tissus hépatiques.
L’intoxication par le paracétamol est courante chez l’enfant. Le risque toxique est plus élevé chez le grand enfant et l’adolescent que chez le nourrisson, car, chez ce dernier, la sulfoconjugaison hépatique est plus développée et donc le médicament plus efficacement dégradé en métabolites inactifs. Les premiers signes cliniques de surdosage sont généralement des nausées, des vomissements et des douleurs abdominales d’apparition précoce.
Il n’y a a priori pas de risque toxique si la dose ingérée est inférieure à 250 mg/kg chez l’enfant de moins de 6 ans (150 mg/kg à partir de 6 ans) en cas de mono-intoxication. En outre, l’ingestion accidentelle d’un flacon entier de 100 ml de Doliprane suspension buvable 2,4 % ne correspond pas à une dose toxique chez un enfant de plus de 10 kg.CONDUITE À TENIR
La pharmacienne appelle le centre antipoison afin de définir la meilleure conduite à tenir.
Après discussion avec le médecin, elle rassure la maman quant au risque d’intoxication très faible pour sa fille. Elle préconise de ne pas lui administrer de paracétamol dans les prochaines 24 heures et de la surveiller.
Elle lui donne le numéro du centre antipoison.
À retenir
Fréquente chez l’enfant, l’intoxication accidentelle au paracétamol doit conduire à prendre un avis médical auprès du centre antipoison pour définir la conduite à tenir.
CAS 7 MÉSUSAGES
Raphaël, 18 mois, est traité depuis 1 mois par oméprazole 10 mg, 1 gélule à ouvrir le matin, pour une œsophagite liée à un reflux gastro-œsophagien (RGO). Sa mère vient renouveler l’ordonnance. Le pharmacien demande si Raphaël prend facilement son traitement. Sa mère explique : « Il trouve ça rigolo de croquer les petits granules dans l’eau. » Le pharmacien la met en garde.
ANALYSE DU CAS
L’oméprazole est un inhibiteur de la pompe à protons indiqué à partir de 1 an dans le traitement du RGO responsable de manifestations gênant la vie de l’enfant.
En raison du risque de fausse route, gélules et comprimés ne doivent pas être donnés à un enfant de moins de 6 ans. Les gélules doivent donc être ouvertes afin d’en administrer le contenu. Les granulés contenus dans les gélules d’oméprazole sont gastrorésistants et ne doivent pas être mâchés ou croqués pour ne pas modifier leur cinétique.
Les granulés peuvent être mélangés à de l’eau non gazeuse ou avalés avec un demi-verre d’eau. Ils peuvent également être mélangées avec un aliment légèrement acide comme du jus de fruits ou de la compote de pommes. Le mélange doit être pris au plus tard dans les 30 minutes.CONDUITE À TENIR
Le pharmacien explique que Raphaël ne doit pas croquer les granulés mais les avaler intacts afin de conserver leur efficacité. Il propose d’essayer de les donner dans une cuillère de compote.
Le médecin pourrait par la suite proposer de remplacer l’oméprazole par de l’ésoméprazole (Inexium 10 mg) disponible sous forme de granulés gastro-résistants pour suspension buvable. Attention !
Les gélules d’oméprazole contiennent des granulés gastrorésistants qui doivent être avalés intacts après ouverture de la gélule.
CAS 8 MÉSUSAGES
La maman de Louis, presque 4 ans, 18 kg, arrive avec une ordonnance pour son fils à qui le médecin a prescrit pour une otite moyenne aiguë : amoxicilline 500 mg/5 ml suspension buvable, 1 cuillère-mesure 3 fois/jour pendant 5 jours au moment du repas. Elle explique : « Louis ira probablement à l’école lundi. Mais les enseignants ne donnent pas les médicaments à midi. Comment faire ? »
ANALYSE DU CAS
L’amoxicilline à la posologie de 80 ou 90 mg/kg/j est le traitement antibiotique de première intention de l’otite moyenne aiguë de l’enfant. Elle est administrée chez l’enfant sous forme de suspension buvable à l’aide d’une cuillère mesure de 5 ml contenue dans l’emballage. La cuillère a également une graduation à 2,5 ml.
La Société française de pédiatrie et la Société de pathologie infectieuse de langue française précisent que si le délai entre les trois prises journalières d’amoxicilline ne peut être d’environ 8 heures, il est préférable de répartir la dose en deux prises.
Pour le traitement de Louis, cela revient à administrer 750 mg deux fois par jour au lieu de 500 mg 3 fois par jour. Concrètement, il faudra donner à Louis une cuillère de 5 ml, soit 500 mg d’amoxicilline, plus une demi cuillère (2,5 ml), soit 250 mg, matin et soir au cours du repas. Attitude à adopter
Le pharmacien explique à la maman de Louis que son fils peut prendre une cuillère et demie d’amoxicilline matin et soir. Il s’assure qu’elle a bien compris les différentes graduations de la cuillère.
Elle écrit la nouvelle posologie sur l’ordonnance et les boîtes. Elle rappelle comment bien reconstituer la suspension buvable et notamment de penser à agiter le flacon avant d’ajouter l’eau et avant chaque administration.
À retenir
Il est préférable de répartir la dose journalière d’amoxicilline en deux prises lorsque le délai entre les 3 prises quotidiennes ne peut être d’environ 8 heures.
CAS 9 MÉSUSAGES
Skander, 10 ans, doit faire un examen de fond d’œil la semaine prochaine. L’ophtalmologue a prescrit Skiacol collyre 0,5 %, 1 goutte 45 minutes, 40 minutes et 35 minutes avant la consultation, soit 3 gouttes dans chaque œil, à mettre à la maison avant de venir au cabinet. Le père de Skander demande : « L’ophtalmo m’a dit, je crois, d’appuyer au bord de l’œil juste après. Ca sert à quoi ? »
ANALYSE DU CAS
Indiqué chez l’enfant de plus de 1 an pour dilater la pupille (mydriase) avant un examen ophtalmologique, Skiacol contient un dérivé atropinique aux propriétés anticholinergiques, le cyclopentolate. La mydriase est obtenue 30 à 60 minutes après l’instillation et peut perdurer jusqu’à 48 heures.
La posologie indiquée dans le RCP est d’une instillation par œil à renouveler une fois en cas de mydriase insuffisante. En pratique, de nombreux ophtalmologues utilisent un protocole comprenant trois gouttes par œil pour assurer une mydriase satisfaisante.
Mydriase gênante, irritation locale, photophobie, picotements et vision floue sont les principaux effets indésirables oculaires.
Le cyclopentolate, comme tous les collyres, peut passer dans la circulation générale via le canal lacrymal ou par voie orale en cas d’ingestion de l’excédent de collyre sur la joue. On considère que 90 % de la quantité de principe actif placé dans l’œil passe dans la circulation générale, ce qui peut entraîner des effets indésirables systémiques.
Ces effets sont principalement neuropsychiatriques : agitation, hyperexcitabilité ou somnolence brutale, confusion, amnésie rétrograde, troubles de l’équilibre, céphalées, vertiges. Convulsions et hallucinations surviennent plus rarement à posologies thérapeutiques. Le risque de toxicité est plus élevé chez l’enfant que chez l’adulte, car les enfants sont plus sensibles aux effets centraux des dérivés atropiniques. Des signes digestifs rares mais graves, touchant de préférence les nouveaux-nés et les nourrissons, peuvent également survenir. D’autres effets indésirables liés aux propriétés atropiniques sont fréquemment décrits : rougeur de la face, tachycardie, sécheresse buccale et fièvre chez l’enfant, nausées vomissements…
C’est pourquoi il est nécessaire de respecter la posologie prescrite et de suivre les recommandations pour administrer en toute sécurité les collyres mydriatiques.
Les iris foncés sont moins sensibles au Skiacol, ne jamais instiller plus de 3 gouttes pour chaque œil.CONDUITE À TENIR
La pharmacienne explique au père de Skander qu’il doit appuyer légèrement sur le coin de l’œil près du nez puis essuyer l’excédent de collyre sur la joue pour éviter un passage dans la circulation générale qui pourrait entraîner des effets gênants voire graves.
Elle ajoute qu’il faut surveiller Skander pendant les 30 minutes suivant l’instillation pour vérifier qu’il ne présente pas de comportements inhabituels.
à retenir
Respecter strictement le protocole d’administration, comprimer le canal lacrymal et essuyer l’excédent de collyre après administration permettent de prévenir les effets indésirables généraux neuropsychiques des mydriatiques auxquels les enfants sont plus sensibles.
CAS 10 MÉSUSAGES
Enora, 18 mois, souffre de dermatite atopique sur le corps. Sa mère vient à l’officine avec une ordonnance du dermatologue : Tridésonit, 1 application le soir sur les lésions jusqu’à disparition puis arrêt (maximum 1 tube/mois), Lipikar Baume AP+ à appliquer matin et soir et Lipikar huile lavante pour la toilette. La maman explique : « Ces poussées d’eczéma à répétition sont pénibles et, à chaque fois, il faut de la cortisone… n’est-ce pas toxique pour elle à la longue ? » Anne, l’étudiante en pharmacie, la rassure.
ANALYSE DU CAS
Tridésonit crème contient du désonide, dermocorticoïde d’action modérée (classe II), destiné à être appliqué sur le corps et le visage. Il est indiqué en première intention chez le nourrisson dans le traitement des poussées inflammatoires liées à la dermatite atopique.
Les dermocorticoïdes ont une efficacité élevée et rapide de par leur action anti-inflammatoire, immunosuppressive et antimitotique.
La corticophobie chez les patients est très fréquente (60 à 80 %), en particulier chez les parents. Elle est liée à une crainte de survenue d’effets indésirables. Cette crainte est responsable d’une sous-utilisation des traitements et d’échec thérapeutique.
La résorption des dermocorticoïdes est très faible et les données récentes montrent qu’ils peuvent être utilisés avec sécurité aux posologies habituellement prescrites chez l’enfant.
Les effets indésirables des dermocorticoïdes sont dose-dépendants. Ils sont liés à la puissance de la molécule, à la durée du traitement, à la surface cutanée traitée, à l’âge et à l’état de la peau.
Les effets indésirables observés sont le plus souvent cutanés : atrophie cutanée (rare chez l’enfant), télangiectasie, vergetures… La peau du visage est particulièrement sensible. Des manifestations systémiques – syndrome de Cushing, insuffisance surrénalienne et retard de croissance – sont décrites mais non observées aux posologies recommandées.
Un risque exceptionnel de glaucome et de cataracte existe lors d’une application prolongée sur les paupières.
Un respect des posologies, des modalités d’administration et de la forme galénique (à adapter à l’âge du patient et à la zone d’application) et un contrôle du nombre de tubes utilisés par mois permettent de prévenir la survenue d’effets indésirables.
Attitude à adopter
Anne explique que les dermocorticoïdes sont très efficaces lors des poussées de dermatite atopique et qu’en respectant les bonnes règles d’utilisation le risque de survenue d’effets indésirables est quasiment nul pour Enora.
Elle lui précise d’appliquer la dose de produit que lui a indiquée le médecin, de préférence le soir après le bain, et d’arrêter le traitement quand la rougeur a totalement disparu.
Elle ajoute de ne pas oublier d’appliquer l’émollient qui permet d’hydrater la peau et de bien poursuivre son application après la poussée pour prévenir une récidive.
À retenir
Une corticophobie, fréquente chez les parents, peut être à l’origine d’un échec de traitement de la dermatite atopique par sous-utilisation des dermocorticoïdes, dont les effets indésirables sont rares aux posologies thérapeutiques pédiatriques habituelles.
CAS 11 MÉSUSAGES
La maman de Marion, 3 ans, 17 kg, vient avec un flacon de Dafalgan délivré par la pharmacie de garde la nuit dernière pour sa fille qui avait de la fièvre. Elle demande : « J’ai oublié la cuillère qui était dans le flacon chez ma mère, mais j’ai une pipette rose de Doliprane. J’ai vu que Dafalgan se donne aussi en fonction du poids, est ce que je peux l’utiliser pour ce soir ? ».
ANALYSE DU CAS
Dafalgan est une solution buvable concentré en paracétamol à 3 %, soit 30 mg par millilitre. Il s’administre avec une cuillère-éprouvette graduée en kilogramme, délivrant une posologie de 15 mg/kg.
Doliprane est une suspension buvable concentré en paracétamol à 2,4 %, soit 24 mg par millilitre. Il s’administre avec une pipette graduée par demi kilo et kilo délivrant une posologie de 15 mg/kg.
La concentration en paracétamol étant différente entre les deux spécialités, le volume à prélever ne sera pas le même.
Ainsi, la cuillère de Dafalgan fait administrer 8,5 ml pour 17 kg, tandis que, de son côté, la pipette de Doliprane prélève 10,6 ml.
Utiliser le système doseur inadéquat expose à un risque de sous ou surdosage en paracétamol.
Attitude à adopter
Le pharmacien explique qu’il ne faut jamais utiliser un système doseur d’un médicament pour un autre, et ce même s’il s’agit de la même molécule.
Il ajoute que la dose de paracétamol délivrée ne sera pas la bonne si elle utilise une pipette inappropriée et encourage la maman de Marion, soit à retourner chercher la pipette oubliée, soit à acheter un flacon neuf.
Attention !
Ne pas interchanger les dispositifs doseurs de Dafalgan pédiatrique 3 % et Doliprane 2,4 % suspension buvable, les concentrations en paracétamol entre les deux spécialités étant différentes.
CAS 12 MÉSUSAGES
La mère d’Hadrien, 5 ans, 20 kg, allergique aux bêtalactamines, vient avec une ordonnance pour son fils qui a une angine à streptocoque A bêta-hémolytique : Josacine (josamycine) 500 mg/5 ml, 1 dose « 20 »kg matin et soir pendant 5 jours. Lorsque sa maman voit la boîte, elle explique : « Hadrien a déjà eu cet antibiotique. C’est vraiment compliqué à préparer, la poudre ne se dissout pas… »
ANALYSE DU CAS
Josacine contient des granulés pour suspension buvable sous forme de poudre. Le médicament doit être reconstitué avant utilisation pour former une suspension.
Des erreurs fréquentes au cours de la reconstitution ont été rapportées au cours d’une étude réalisée par l’hôpital Robert Debré (Paris). Notamment, le flacon sec n’était pas secoué pour bien décoller la poudre des parois et les patients n’attendaient pas que la mousse, apparue après avoir ajouté de l’eau et secoué le flacon, ne disparaisse pour bien ajuster le niveau de l’eau.
Ces erreurs ont entrainé un surdosage dans 46 % des cas.ATTITUDE À ADOPTER
En s’appuyant sur la notice, la pharmacienne explique le mode d’emploi : agiter le flacon pour bien homogénéiser et décoller la poudre des parois, ajouter de l’eau jusqu’au trait circulaire gravé dans le verre du flacon, bien agiter jusqu’à l’obtention d’un liquide homogène puis laisser reposer quelques minutes pour visualiser le niveau du liquide. Compléter enfin avec de l’eau pour amener le niveau du liquide jusqu’au trait circulaire et secouer. Le niveau de la mousse qui s’est formée doit alors se trouver au-dessus du trait circulaire.
Le flacon doit être agité avant chaque utilisation.
Attention !
Toutes les étapes expliquées sur la notice doivent être bien suivies lors de la reconstitution de Josacine afin d’éviter un risque de surdosage.
CAS 13 MÉSUSAGES
Jalil, 3 ans, 16 kg, est traité par Flixotide 50 µg, 2 bouffées matin et soir, pour un asthme découvert il y a 6 mois. Le médecin généraliste, consulté la veille en raison d’une crise d’asthme d’intensité modérée, a prescrit Ventoline, 2 bouffées matin, midi et soir pendant 10 jours et prednisolone 20 mg, un comprimé effervescent par jour le matin pendant 5 jours. La grand-mère de Jalil vient demander conseil : « Ma fille m’a dit de lui donner ces médicaments ce midi et ce soir en utilisant la chambre d’inhalation. Je suis un peu perdue. Comment dois-je faire ? » Claire, la préparatrice, sort le matériel de démonstration.
ANALYSE DU CAS
Le traitement de Jalil comporte un traitement de fond par corticostéroïde inhalé (fluticasone, Flixotide) et un traitement de la crise par bêta 2-mimétique de courte durée d’action (salbutamol, Ventoline).
L’utilisation d’une chambre d’inhalation, qui permet de pallier les difficultés de coordination main-bouche, est indispensable chez l’enfant jusqu’à 6-8 ans pour administrer les aérosols doseurs. Pour obtenir un effet thérapeutique optimal, il est primordial que les parents comprennent les règles de bonne utilisation de la chambre.
Chez les nourrissons comme chez les petitsenfants, l’inhalation se réalise à l’aide d’un masque, dont la taille est ajustable en fonction de l’âge, à travers lequel l’enfant respire par le nez et la bouche. Dès que l’enfant est capable de respirer uniquement par la bouche (à partir de 4-6 ans), il est préférable d’utiliser un embout buccal qui permet d’augmenter la déposition pulmonaire du médicament.
Lorsque plusieurs bouffées sont nécessaires, il ne faut administrer qu’une seule bouffée à la fois et respecter un intervalle de 30 secondes entre deux cycles.
Lorsqu’un bêta 2-mimétique d’action rapide et un corticoïde inhalé doivent être administrés au même moment de la journée, il faut administrer en premier le bêta 2-mimétique d’action rapide afin d’obtenir une bronchodilatation rapide qui facilite ensuite la pénétration pulmonaire du corticoïde inhalé.
Les principales erreurs relevées lors de l’utilisation des chambres sont : un non-retrait du capuchon de l’aérosol doseur avant de le mettre en place, une inhalation réalisée avec l’inhalateur à l’envers, la réalisation simultanée de plusieurs bouffées et une inspiration trop faible ou trop lente. Un délai trop long entre le déclenchement et l’inhalation, ou des pleurs importants peuvent aussi conduire à une délivrance incomplète de médicament.Attitude à adopter
Claire établit avec la grand-mère de Jalil un plan de prise des médicaments.
Elle précise de commencer par le salbutamol (Ventoline) lorsque qu’il doit être donné au même moment que le fluticasone.
Elle ajoute que Jalil doit être bien calme au moment des inhalations et rappelle ensuite les bonnes règles d’administration des médicaments. Elle précise que Jalil doit se rincer la bouche après chaque prise de Flixotide.
À retenir
L’utilisation d’une chambre d’inhalation est source de nombreuses erreurs, qui peuvent être responsables de l’échec du traitement. L’éducation des parents et des enfants est essentielle pour permettre une prise charge thérapeutique optimale.
CAS 14 PROFIL PARTICULIER
Nathan, 6 ans, reçoit des cures de chimiothérapie pour le traitement d’une leucémie aigüe lymphoblastique. L’hiver approchant, l’oncopédiatre a expliqué aux parents qu’il fallait que toute la famille se fasse vacciner contre la grippe saisonnière. Il a également prescrit à Nathan, qui a de plus des antécédents de pathologies pulmonaires, un vaccin antigrippal (VaxigripTetra), deux doses à 1 mois d’intervalle entre les deux cures de chimiothérapie. Sa mère, inquiète, explique au pharmacien : « Je ne comprends plus rien. Je pensais qu’il ne fallait pas faire de vaccin pendant la chimiothérapie. J’ai peur qu’il ne lui arrive quelque chose. Les vaccins peuvent donner de la fièvre et il est bien fragile… »
ANALYSE DU CAS
VaxigripTetra est un vaccin antigrippal inactivé indiqué chez l’enfant dès 6 mois.
La chimiothérapie anticancéreuse entraîne une baisse du taux de lymphocytes dès sa mise en route, qui revient à la normale dans les trois mois qui suivent son arrêt.
Les patients traités par chimiothérapie ont plus de risques de faire des grippes sévères et compliquées. Chez l’enfant, la susceptibilité à la grippe persiste dans les 6 mois suivant l’arrêt de la chimiothérapie. En outre, la survenue d’une grippe peut retarder l’administration de la chimiothérapie.
Les patients traités par chimiothérapie sont capables de générer une réponse immunitaire au vaccin de la grippe même si cette réponse est moindre. De plus, le vaccin inactivé est sûr et bien toléré par ces patients.
A l’automne et en période épidémique, la vaccination contre la grippe avec un vaccin inactivé est recommandée chez l’enfant de plus de 6 mois au cours de la chimiothérapie et dans les 6 mois suivant son arrêt. En cas de primo-vaccination et jusqu’à 8 ans, deux doses seront administrées à un mois d’intervalle (dose entière dès l’âge de 6 mois). A partir de 9 ans, une dose par an est suffisante.
La réponse immunitaire est meilleure lorsque la vaccination est réalisée entre deux cures de chimiothérapie.
Lorsque la vaccination de l’enfant traité par chimiothérapie est impossible, la famille et les proches sont incités à se faire vacciner afin de minimiser le risque de transmission du virus.
Au cours d’une chimiothérapie, les vaccins recommandés sont ceux du calendrier vaccinal, et ceux de la grippe et du pneumocoque. L’administration de vaccins vivants atténués (varicelle, ROR, BCG…) est contre-indiquée pendant toute la durée de la chimiothérapie et pendant au moins 6 mois après l’arrêt de celle-ci dans le cas d’hémopathies malignes.CONDUITE À TENIR
Le pharmacien explique qu’une grippe peut être très sévère chez Nathan. C’est pour cela que la vaccination a été conseillée par l’oncologue. Elle doit être effectuée selon le protocole établi afin d’obtenir une meilleure réponse immunitaire.
Il ajoute qu’il est également important de vacciner le reste de la famille afin de protéger au mieux Nathan.
à retenir
En raison du risque de grippe pouvant être sévère chez un enfant traité par chimiothérapie, la vaccination antigrippale est recommandée pour son entourage et pour lui sur avis de l’oncologue.
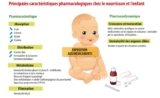
PHARMACOLOGIE
SPÉCIFICITÉS PÉDIATRIQUES
L’organisme de l’enfant est en constant développement de la naissance à l’âge adulte. Ces transformations physiologiques ont un impact sur la pharmacocinétique (devenir du médicament dans l’organisme) et la pharmacodynamique (réponse au médicament), qui nécessitent des adaptations posologiques en fonction de l’âge. Sur le plan pharmacologique, ce sont les étapes de distribution et d’élimination qui diffèrent le plus par rapport à l’adulte.
PHARMACOCINÉTIQUE
ABSORPTION
La résorption orale est diminuée chez le jeune enfant et a lieu principalement au niveau intestinal.
La motilité intestinale est ralentie chez le nouveau-né, ce qui entraîne une réduction de la concentration maximale (Cmax) en principe actif ainsi qu’un retard du pic plasmatique. La faible sécrétion d’acides biliaires peut entraîner une diminution de l’absorption des médicaments liposolubles (vitamine D…).
Utilisée en cas de refus ou d’intolérance à la voie orale, l’absorption rectale est peu modifiée en fonction de l’âge mais est influencée par de nombreux paramètres : degré de remplissage de l’ampoule rectale, reflexe d’exonération entraînant une perte de volume lors de l’administration…
La résorption par voie cutanée est plus importante chez le nouveau-né et le nourrisson principalement parce que le rapport surface cutanée/poids du corps est beaucoup plus élevé que chez l’adulte. A posologies égales, la biodisponibilité est en moyenne 2,7 fois plus importante chez le nouveau-né.
La résorption par voie nasale et oculaire est augmentée.DISTRIBUTION
La distribution d’un médicament est fonction de sa liaison aux protéines plasmatiques ainsi que de la taille des compartiments hydriques et adipeux de l’organisme.
Le volume de distribution est plus élevé chez l’enfant que chez l’adulte, la taille des compartiments hydriques et adipeux étant plus importante. Ainsi, l’eau totale de l’organisme représente 75 % du poids du corps chez un nouveau-né puis diminue avec l’âge pour atteindre la proportion de la valeur adulte (60 %) à 1 an. Le pourcentage de graisse atteint 25 % vers 1 an puis diminue à 18 % vers 10 ans. Ceci justifie l’utilisation de doses de charges ou de doses unitaires rapportées au poids plus élevées que chez l’adulte.
La liaison des médicaments aux protéines est plus faible dans les premières années de vie, d’où une augmentation de la fraction libre du médicament qui diffuse jusqu’au site d’action. Ceci est dû à une plus faible concentration en protéines totales (albumine et alpha-1-glycoprotéine) ainsi qu’une plus faible capacité de liaison.
La perméabilité de la barrière hémato-encéphalique est augmentée chez le nouveau-né.MÉTABOLISME
Chez le nouveau-né (prématurité et jusqu’à 1 mois de vie), la clairance et la vitesse d’élimination de la plupart des médicaments à métabolisation hépatique sont ralenties en raison d’une immaturité hépatique des réactions de phase I (oxydation, réduction, hydrolyse) et de phase II (glycuroconjugaison, conjugaison au glutathion, acétylation, méthylation).
Chez le nourrisson (2 à 24 mois), l’activité de certaines voies métaboliques est accrue, ce qui entraîne une clairance plus élevée et une demi-vie plus courte que chez l’adulte et nécessite de rapprocher les doses unitaires de certains médicaments.
D’autres voies sont matures dès la naissance (sulfoconjugaison). Les voies de métabolisation préférentielles peuvent être différentes de celles de l’adulte (sulfoconjugaison du paracétamol).
La vitesse de maturation des voies métaboliques est variable, certaines sont modifiées jusqu’à la puberté.
Les cytochromes P450 apparaissent de quelques jours à quelques mois après la naissance et peuvent être différents de ceux de l’adulte.Excrétion
A la naissance, l’immaturité rénale (filtration glomérulaire et sécrétion tubulaire) entraîne une augmentation de la demi-vie et nécessite un espacement des prises pour certains médicaments à élimination rénale importante (aminosides, céphalosporines, furosémide). La fonction rénale est complètement mature vers 2 ans. Les enfants entre 0 et 2 ans sont donc en insuffisance rénale relative.PHARMACODYNAMIQUE
L’immaturité de l’organe cible, liée à un nombre insuffisant de récepteurs ou à une altération du couplage entre le récepteur et l’effecteur, influence la pharmacodynamique.
La croissance et la maturation sont responsables de certains effets indésirables spécifiques à l’enfant : un retard de croissance induit par les corticoïdes per os, un épaississement des os longs et une ossification prématurée des cartilages de conjugaison sont suspectés avec les quinolones, les rétinoïdes et certains macrolides, une dyschromie dentaire est supectée avec les tétracyclines.
Certains effets indésirables restent non expliqués : toxicité hépatique avec l’acide valproïque, syndrome de Reye associé à la prise d’aspirine…PRÉVENIR L’IATROGÉNIE
La prévention de l’iatrogénie passe d’abord par un strict respect des posologies, des intervalles de prises ainsi que du bon usage des médicaments. Il est donc important de s’assurer de la bonne compréhension de l’ordonnance par l’entourage de l’enfant.
VOIE ORALE
La reconstitution d’une forme buvable multidose peut se faire avec l’eau du robinet et doit être expliquée aux parents en s’appuyant sur la notice. Il faut d’abord agiter le flacon pour détacher la poudre avant d’ajouter de l’eau. Ensuite deux procédés sont possibles :
– lorsque le flacon comporte un repère (trait sur le flacon, sur l’étiquette comme pour Augmentin ou Clamoxyl ou trait circulaire gravé dans le verre du flacon pour Josacine…), ajouter de l’eau jusqu’au 2/3 du niveau, agiter pendant 1 minute par retournements afin d’obtenir un liquide homogène. Laisser reposer une minute. Compléter ensuite avec de l’eau jusqu’au trait repère. Agiter de nouveau une minute ;
– si un gobelet doseur d’eau est fourni avec le médicament (Zithromax 40 mg/ml enfant…), remplir le gobelet d’eau jusqu’au trait de graduation, verser les 2/3 dans le flacon, agiter par retournements pendant une minute, puis ajouter le reste d’eau, agiter de nouveau. Certaines notices précisent que le contenu du gobelet peut être versé en une fois. Certaines spécialités nécessitent deux gobelets d’eau. Une fois la reconstitution achevée, jeter le gobelet doseur.
Toujours bien agiter la suspension avant chaque prise. Noter la date de reconstitution sur le flacon ou l’emballage.
Attention, les modalités de reconstitution, durée et mode de conservation peuvent varier d’un laboratoire à l’autre pour une même molécule.
Afin d’éviter tout calcul de conversion, la posologie notée sur l’ordonnance doit être dans la même unité que celle du RCP et du système doseur du médicament : millilitres (Zarontin sirop…), milligrammes de substance (Dépakine 200 mg/ml solution buvable…), gouttes (Célestène 0,05 % gouttes buvables, Contramal solution buvable…) ou kilogrammes de poids du patient (Orelox…).
Rappeler que le système doseur fourni avec le médicament est spécifique à celui-ci. Attention en particulier lorsqu’il existe plusieurs dosages pour un même médicament : Josacine (3 dosages), Oroken (nourrisson ou enfant), Keppra 100 mg/ml (3 présentations adaptées à l’âge).
Les gobelets doseurs sont imprécis en particulier pour les posologies faibles. Leur capacité maximale dépassant la dose maximale recommandée de médicament, il existe un risque de surdosage (Oxomémazine, Zarontin…).
Prudence avec les cuillères-mesures qui présentent plusieurs graduations, sources d’erreurs.
Un risque d’imprécision existe avec les compte-gouttes, si le nombre de gouttes est important (erreur de comptage), en cas de pression trop forte sur l’embout ou lorsque le dispositif n’est pas maintenu bien vertical.
L’administration à l’aide d’une pipette doseuse, doit se faire en respectant le mode d’emploi pour éviter les fausses routes (voir Cas 5, p. 4). Si nécessaire, la pipette est remplie une 1re fois jusqu’à la graduation maximale puis une 2e fois jusqu’à atteindre la dose adaptée au poids de l’enfant. Lorsque la pipette est fixée sur un adaptateur (Zithromax enfant…), la préparation de la dose se fait en retournant l’ensemble flacon-seringue.
Lorsque la présentation ne prévoit pas de dispositif doseur, la notice invite à utiliser une cuillère domestique. La contenance est cependant variable selon les modèles, ce qui en fait un système d’administration imprécis. La Pharmacopée française définit la capacité théorique des cuillères domestiques à café à 5 ml et à soupe à 15 ml. Pour une posologie prescrite en cuillère à café, mieux vaut utiliser une seringue graduée en ml et de capacité adaptée à la dose à administrer.
Attention, certains médicaments contiennent en plus du système doseur un gobelet collecteur qui permet de stocker la dose prélevée lorsqu’il est nécessaire d’utiliser plusieurs fois la seringue (Tareg 3 mg/ml…).
Lors de l’administration de certaines formes orales en sachet unidose, il est impératif de respecter strictement des conditions de reconstitution (Inexium 10 mg…) et de prise, par exemple ne pas mâcher les granulés ni les mettre dans un biberon (Micropakine LP granulés…).
Les formes galéniques solides (gélules et comprimés) sont contre-indiquées avant 6 ans du fait du risque de fausse route. Lorsqu’une AMM existe avant cet âge, les gélules doivent être ouvertes et le contenu mélangé à l’alimentation. Certains comprimés non gastro-résistants peuvent être écrasés avant d’être avalés lorsqu’aucune alternative n’existe (Stromectol…). Au-delà de 6 ans, faire avaler un comprimé à un enfant est un apprentissage . Le comprimé doit être pris debout ou assis avec un grand verre d’eau et sous surveillance d’un adulte. L’utilisation d’une paille peut faciliter la déglutition du comprimé.AUTRES VOIES
Les effets indésirables liés à la voie cutanée font souvent suite à un mésusage : respecter la quantité de produit à administrer pour la surface corporelle concernée, le nombre et le rythme des applications, ne pas faire d’occlusion (sous la couche ou sous un pansement).
Une bonne utilisation des aérosols doseurs et de la chambre d’inhalation permet d’obtenir une efficacité thérapeutique maximale.
Lors de l’administration d’un collyre, comprimer le canal lacrymal pendant une minute et essuyer le collyre sur la joue pour limiter le passage systémique.
- Comptoir officinal : optimiser l’espace sans sacrifier la relation patient
- Reishi, shiitaké, maitaké : la poussée des champignons médicinaux
- Budget de la sécu 2026 : quelles mesures concernent les pharmaciens ?
- Cancers féminins : des voies de traitements prometteuses
- Vitamine A Blache 15 000 UI/g : un remplaçant pour Vitamine A Dulcis