- Accueil ›
- Formation ›
- Cahiers Formation ›
- Cahiers Ordonnance ›
- Le reflux gastro-œsophagien ›
- 1/5 – Pathologie : le reflux gastro-œsophagien en 5 questions
© Getty Images
1/5 – Pathologie : le reflux gastro-œsophagien en 5 questions
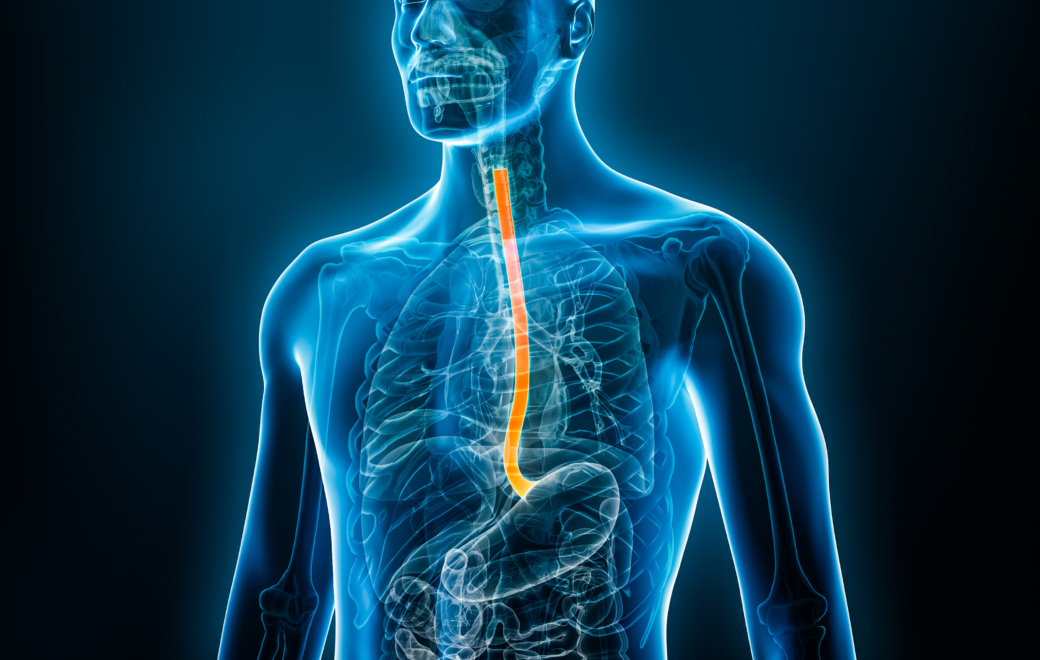
Le reflux gastro-œsophagien (RGO) est une affection fréquente qui se caractérise par la remontée involontaire du contenu de l’estomac dans l’œsophage. Il est considéré comme pathologique lorsque les remontées acides sont gênantes ou provoquent des lésions de la muqueuse.
1. De quoi s’agit-il ?
Le reflux gastro-œsophagien est défini par le passage du contenu de l’estomac dans l’œsophage. On distingue le RGO physiologique, intermittent, qui survient généralement après les repas, la nuit ou dans certaines positions (antéflexion) et qui n’entraîne pas de gêne notable ou de complications, du RGO pathologique. Ce dernier survient lorsque les épisodes de reflux sont fréquents et/ou prolongés, provoquant des symptômes qui peuvent altérer la qualité de vie des patients et/ou des lésions de la muqueuse œsophagienne.
Les symptômes du reflux gastro-œsophagien sont dus au contact du contenu gastrique, acide, avec la muqueuse œsophagienne. L’acidité gastrique joue notamment un rôle de barrière contre les micro-organismes parvenant dans l’estomac et facilite la digestion de certains nutriments (activation du pepsinogène en pepsine dégradant les protéines) et micronutriments. À l’état physiologique, il existe un équilibre entre cette sécrétion acide, maintenant un pH d’environ 1 à 3 dans l’estomac, et les mécanismes de défense de la muqueuse gastrique (mucus, bicarbonates, notamment).
La sécrétion acide s’effectue par le biais d’une pompe à protons H+/K+ ATPase, présente au niveau des cellules pariétales. Les protons H+ libérés se combinent au ions Cl- présents dans le milieu gastrique pour former l’acide chlorhydrique. Cette sécrétion acide est régulée par différents mécanismes : les principaux stimulants sont la gastrine, sécrétée notamment au cours d’un repas, qui stimule la libération d’histamine. Celle-ci, comme l’acétylcholine, augmente l’activité de la pompe à protons, favorisant ainsi la sécrétion acide. Le principal inhibiteur est la somatostatine.
En chiffres
Population adulte :
- 20 à 30 % souffrent de symptômes de reflux gastro-œsophagien occasionnels (au moins une fois par mois).
- 5 à 10 % présentent des symptômes fréquents (au moins une fois par semaine).
La prévalence du RGO augmente avec l’âge.
- deux tiers sont concernés par un RGO physiologique à l’âge de 4 mois.
2. Quels sont les signes cliniques ?
Manifestations digestives
Les signes typiques associent un pyrosis (brûlure partant de la région épigastrique et remontant derrière le sternum) et des régurgitations acides (remontées du contenu gastrique jusqu’au pharynx), sans nausées ni effort de vomissement. Ces symptômes surviennent ou sont accentués en postprandial ou quand la personne est allongée ou penchée en avant (comme, par exemple, pour ranger le lave-vaisselle, jardiner, lacer ses chaussures) : on parle alors de syndrome postural.
Des symptômes atypiques peuvent être présents (brûlures épigastriques, troubles dyspeptiques ou manifestations extradigestives) devant faire évoquer des diagnostics différentiels notamment.
Manifestations extradigestives
Il s’agit de manifestations respiratoires, oto-rhino-laryngologiques (ORL) ou de douleurs thoraciques.
Les symptômes respiratoires sont principalement une toux chronique, souvent nocturne mais aussi à l’effort. Les troubles ORL peuvent se manifester par des maux de gorge (pharyngite chronique), un enrouement, des modifications de la voix, en particulier une dysphonie matinale et une fatigabilité vocale de fin de journée. Des érosions dentaires sont possibles.
Les symptômes d’allure cardiaque sont dominés par des douleurs thoraciques rétrosternales de type angineux.

3. Quels sont les facteurs favorisants ?
Généralement, plusieurs facteurs concourent à ce phénomène : anomalie ou hypotonie du sphincter inférieur de l’œsophage, anomalies de la motricité œsophagienne, hypersensibilité œsophagienne (expliquant que, pour une même exposition acide, certaines personnes ressentent une gêne et d’autres non).
La toux chronique, mais aussi le surpoids et l’obésité, la grossesse notamment au dernier trimestre sont responsables d’une hyperpression abdominale. Le RGO est également fréquent après une chirurgie gastrique de l’obésité.
Des facteurs anatomiques comme une hernie hiatale peuvent être en cause : la portion haute de l’estomac (fundus) s’insinue au travers de l’orifice hiatal du diaphragme et forme une protrusion permanente ou intermittente à l’origine de la défaillance de la barrière antireflux.
Tabac, alcool, consommation d’épices ou d’aliments acides, repas trop gras ou trop copieux, notamment le soir avant le coucher, sont reconnus pour aggraver ou favoriser un RGO.
Des médicaments peuvent être impliqués en limitant la tonicité du sphincter de l’œsophage, tels que la théophylline, la nicotine, les inhibiteurs calciques, les dérivés nitrés ou les anticholinergiques.
4. Comment est posé le diagnostic ?
Clinique
En l’absence de signes d’alarme, le diagnostic repose sur la clinique et se base sur l’interrogatoire du patient et la spécificité des signes décrits, tels que le pyrosis et les régurgitations acides.
Examens complémentaires
En cas de signes d’alarme (début des symptômes après 50 ans, amaigrissement, dysphagie, hémorragie digestive et anémie ferriprive associée), de symptômes atypiques, de mauvaise réponse au traitement (RGO réfractaire), une endoscopie est indiquée afin de ne pas méconnaître une complication du RGO et d’écarter des diagnostics différentiels.
L’endoscopie œso-gastro-duodénale (EOGD) est l’examen de référence. Réalisée sous anesthésie locale ou générale, elle permet de mettre en évidence une anomalie du cardia, une hernie hiatale ou des signes de complication. Toutefois, 60 % des patients atteints de RGO ont une EOGD normale. Une pH-métrie œsophagienne des 24 heures (examen qui enregistre en continu pendant 24 heures le pH de l’œsophage à l’aide d’une petite sonde introduite par une narine ou d’une capsule fixée à la paroi de l’œsophage) peut alors permettre de quantifier l’exposition acide dans l’œsophage et d’établir des corrélations avec les symptômes rapportés. Elle peut être couplée à une pH-impédancemétrie pour détecter, en plus des variations de pH, des reflux peu ou pas acides. Ceci est notamment indiqué en cas de RGO réfractaire.
5. Quelles sont les complications ?
Le plus souvent un RGO reste bénin. Les principales complications sont :
- l’œsophagite peptique. Liée à l’exposition prolongée de l’œsophage à l’acide gastrique, elle peut être plus ou moins étendue, le plus souvent non sévère,
- la sténose peptique. Une œsophagite peptique sévère peut se compliquer, en l’absence de prise en charge par un inhibiteur de la pompe à protons (IPP), d’une sténose peptique sur la partie basse de l’œsophage induisant alors un rétrécissement de la lumière œsophagienne qui se manifeste essentiellement par une dysphagie.
- l’œsophage de Barrett (endobrachyœsophage). Cette complication rare survient après plusieurs années d’évolution d’une œsophagite, l’exposition prolongée des cellules de l’œsophage au reflux gastrique modifiant la structure de la muqueuse : on parle de métaplasie glandulaire du bas œsophage. Considéré comme une lésion précancéreuse, il s’agit du seul facteur connu de prédisposition à l’adénocarcinome œsophagien (même si ce risque est très faible, 0,1 % par an environ). Ce dernier est suspecté en cas de dysphagie associée à une altération de l’état général chez un patient présentant un RGO ancien. Ce diagnostic, comme la plupart des complications du RGO, nécessite une prise d’IPP au long cours et des examens de surveillance endoscopique réguliers.
L’essentiel
- Les symptômes typiques du RGO sont un pyrosis et/ou des régurgitations acides associées ou aggravées par un syndrome postural (position penchée en avant ou allongée).
- Le diagnostic est principalement clinique. Si une exploration fonctionnelle est indiquée, l’endoscopie œso-gastro-duodénale est l’examen de référence.
- La principale complication est l’œsophagite, parfois sévère et pouvant alors évoluer en l’absence de prise en charge vers une sténose peptique ou l’œsophage de Barrett, lésion précancéreuse.
Avec l’aimable relecture du Pr Maximilien Barret, gastro-entérologue à l’Institut d’endoscopie des cancers digestifs (INCAD) à Paris.
Article issu du cahier Formation du n°3566, paru le 14 juin 2025

Des questions sur les tests de lecture et la validation de votre DPC ?
formation@lemoniteurdespharmacies.fr
Tél : 01 89 71 49 49



Opioïdes et séniors
Lucienne, 74 ans, sous tramadol pour ses douleurs au dos. En vacances chez sa fille, elle dort mal. Celle-ci vous demande de la doxylamine. Association dangereuse ou solution appropriée ?
Lombalgie commune à l’officine
Suite à un faux mouvement, Robert, 50 ans a mal au dos avec une douleur qui irradie dans la jambe. Il veut une boîte d’ibuprofène 400. Vous la lui donnez ?

Anxiété et dépression à l’officine
Anita, jeune maman, pleure sans raison depuis l’accouchement. Son médecin diagnostique une dépression et prescrit citalopram et zolpidem. Elle pensait au baby blues et hésite à prendre ces médicaments…

Tabac : Engagez-vous en prévention santé
Lucie, 25 ans, veut un bébé, mais fume 12 cigarettes/jour. Patchs, gommes, acupuncture… elle est perdue. Quels conseils lui donner pour un sevrage réussi ? Accompagnez-la efficacement.








